心筋梗塞|右側誘導と背部誘導の貼り方
心筋梗塞とは?
心筋梗塞は冠動脈の動脈硬化が進行し血栓によって冠動脈の内側が閉塞し、閉塞部位より先の心筋に血液が流れなくなり心筋が壊死した状態です。壊死によりダメージを受けた心筋は不可逆的障害が生じ、回復することはありません。ダメージを受けた部位が広範囲にわたると突然死に至る場合もあります。
そのため血管が閉塞してから心筋が完全に壊死してしまうまでに、できるだけ早く治療を開始することが重要です。
ただし、心臓には側副血行路という別ルートを使って、心臓に血液を送るメカニズムがあるため、血管が閉塞してから心筋梗塞に至るまでの所要時間には個人差があります。
また心筋梗塞になると心臓のポンプ機能が低下します。その結果心不全やショック状態に陥ったり、危険な不整脈が出現するリスクがあります。一般的に不整脈は24時間以内に発症しやすいと言われています。心筋が障害された部位によりますが、心室期外収縮(PVC)、房室ブロック(AVB)などを合併しやすく、心房細動(AF)などの致死的不整脈に移行するリスクも高くなります。
心筋梗塞による突然死の多くは発症後の不整脈によるものなので、モニター心電図の観察を行い、不整脈の早期発見することが重要なポイントです。
心筋梗塞の波形変化の特徴
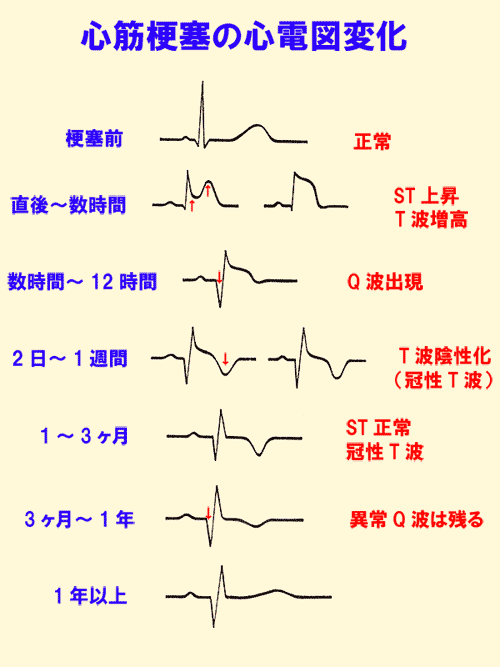
心筋梗塞の心電図波形は時間の経過とともに波形が変化していくのが特徴です。
発症直後 : T波のみが増高
数分~数時間 : 続いてST部分が上昇
数時間~24時間以内 : 異常Q波の出現
2日~1週間 : STが基線に戻り、冠性T波が出現
数カ月~1年 : 冠性T波は陽性に戻る場合があるが、異常Q波は残る
心筋梗塞を発見するための心電図検査として12誘導が実施されます。
12誘導を実施することで波形変化している部位から梗塞部位を推測することが可能です。
12誘導心電図の限界
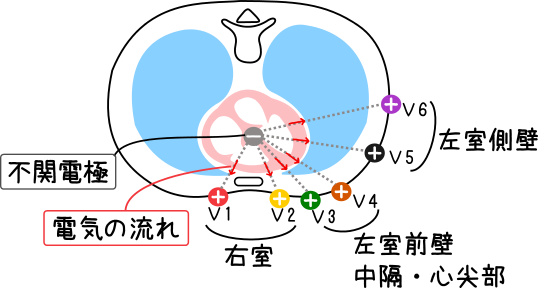
12誘導心電図は心臓を12通りの方向から観察することで、心臓に関する多くの情報を得ることができます。しかし通常の12誘導心電図では観察できない部分が存在します。
その代表的な部分が心臓の右心室側と背側(後壁)の2つです。
12誘導心電図は左胸側に電極を貼るため左室の観察は行うことができますが、反対の右胸や背部には電極は貼っていません。
つまり、右側からみた右室の観察や背部からみた心臓の後壁の観察はできません。
そこで右胸に電極を貼って右室を観察するために右側誘導、背中に電極を貼って後壁を観察するために背部誘導という誘導で12誘導では観察できなかった右胸や背部の観察が可能になります。
右側誘導の貼り方
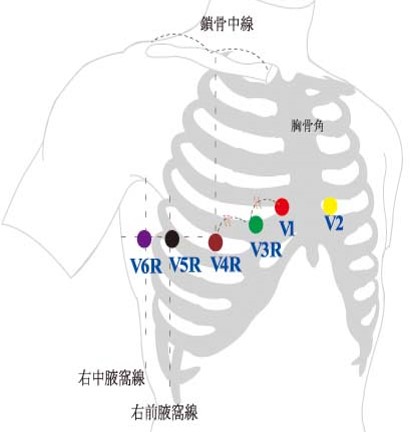
V1、V2は普段の誘導と変わらずそのままで、V3以降の誘導を胸骨中央を境にしてV3~V6と対称になる位置に電極を貼っていきます。
ちなみに対称の位置(右胸)に貼ったV3以降の誘導をRight(右)の頭文字をつけてV3R、V4R、V5R、V6Rといいます。
右側誘導の波形だとわかるように12誘導心電図の記録用紙に手書きでV3~V6の右側に「R」を付け加えておきましょう。
どんな時に右側誘導を実施するのか?
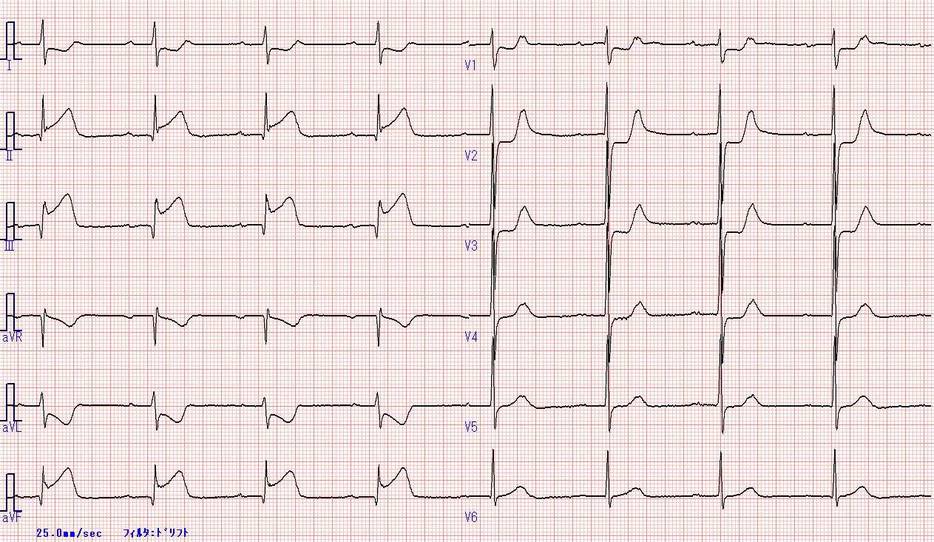
右側誘導は右胸から心電図変化がないかを確認する誘導となります。
そのため右側誘導を実施する際は右室に病変がないか検査するために用いられます。
心筋梗塞ではⅡ、Ⅲ、aVFで波形変化がみられた場合は下壁の梗塞に加え、右冠動脈での閉塞も疑います。右冠動脈が閉塞すると右室梗塞を合併するリスクがあるので右室閉塞の有無を確かめるために右側誘導の実施が必要となります。
もし右側誘導で右室梗塞が認められる場合はV3R、V4R、V5RでST上昇が認められます。
特にV4Rの1㎜以上のST上昇は感度70~90%、特異度91~95%と右側誘導と判断するためにはとても優秀な指標の1つとなります。
また右室梗塞を疑う所見として次の2つがあります。
- ST上昇の程度がV1よりV2の方が大きい場合(V1>V2)
- Ⅲ誘導のST上昇がⅡ誘導より大きい場合
稀に大動脈解離でもⅡ、Ⅲ、aVFの波形変化を認める場合があります。大動脈解離の場合は右側誘導で記録をしても波形変化は認められません。
背部誘導の貼り方
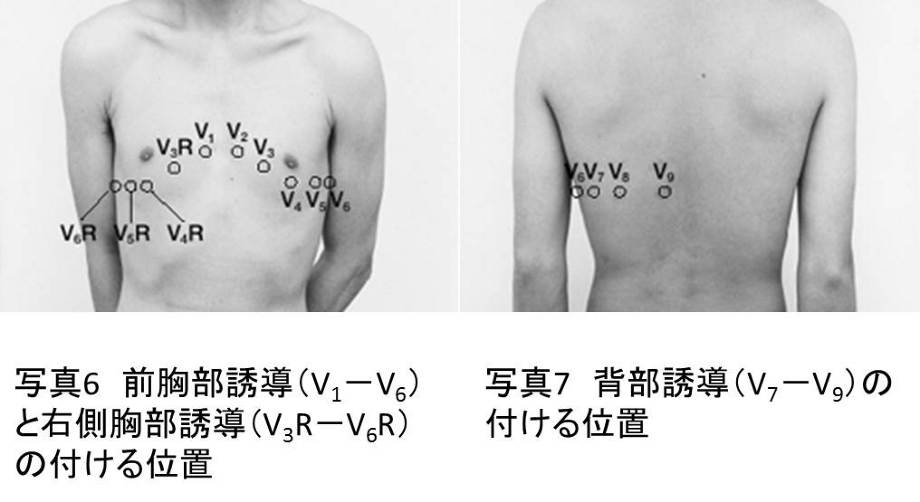
背部誘導はV1~V3 or V4~V6の電極を取ってV4~V6と同じ高さでV7~V9に電極を貼ります。
外す電極の選択ですが、より正確にV4~V6の高さで背部誘導を実施するためV1~V3を外してV7~V9に付け替える方を当サイトではオススメします。
| V7 | V4と同じ高さで後腋窩線との交点 |
| V8 | V4と同じ高さで左肩甲骨中線との交点 |
| V9 | V4と同じ高さで脊椎左縁との交点 |
どんな時に背部誘導を実施するのか?

V1~V3でST低下が認められた場合は後壁梗塞を疑います。
その理由としてV1~V3でST低下が認められているのは後壁梗塞のミラーイメージの可能性を考える必要があるからです。
実際に後壁梗塞の見逃しは約60%だと言われています。
後壁梗塞を見逃さないために、V1~V3でST低下を認めたら背部誘導を実施しましょう。
心筋梗塞の場合、ST上昇している反対側の誘導でST低下を伴います。
このST変化の関係性をミラーイメージといいます。
イメージとして心臓の中心部に鏡があります。そのため心臓の前方でST上昇していると、中心部に鏡があるため光の屈折の関係で心臓の後方はST低下しているように見えます。
参考文献/参考URL
1)日本不整脈心電学会,「実力心電図‐「読める」のその先へ‐」,日本不整脈心電学会.2018年2月8日
2)吉野秀郎/「ゼロからわかるモニター心電図」/成美堂出版/2015年7月20日
3)J-STAGE,安斉俊久、小川聡,「急性心筋梗塞の心電図診断とpit-fall」,ja (jst.go.jp)
4)Welcome to 佐野内科ハートクリニック,「急性心筋梗塞」,急性心筋梗塞 – Welcome to 佐野内科ハートクリニック (heart-clinic.jp)
5)花子のまとめノート,「心電図-12誘導心電図の見方」,心電図ー12誘導心電図の見方|見てわかる!看護技術 (hanakonote.com)
6)朝活研修医 小児科総合診療,「時間がない急性心筋梗塞の対処(初期評価、検査、診断、治療)」,時間がない急性心筋梗塞の対処(初期評価、検査、診断、治療) – 朝活研修医 小児科•総合診療 (hatenadiary.jp)
7)川内内科診療所,「循環器系」,本には載っていないACSの心電図診断 小菅雅美先生 | 川村内科診療所様 (kawamuranaika.jp)
アイコンキャッチ画像:著作者:DCStudio/出典:Freepik
スポンサーリンク

コメント